参考資料として以下を参照なさってください。
Ⅰ.不妊症とは
Ⅱ.不妊の原因
Ⅲ.妊娠適齢期について
Ⅳ.産婦人科領域の治療について
Ⅰ.不妊症とは
WHOによる定義は「避妊をしていないのに12ヶ月以上にわたって妊娠に至れない状態」となっています。日本産科婦人科学会も2015年8月、不妊の定義を従来の2年から諸外国に合わせて1年に変更しました。
日本では正常なカップルでは妊娠を希望し性生活を行った場合は6か月以内に65%、1年で80%、2年で90%、3年で93%が妊娠にいたるとされています。日本においては、妊娠を望んでいるカップルの約10%が不妊症あるとされています。
Ⅱ.不妊の原因
WHOの統計によると、妊娠適齢期において、男性側に問題があるケースが約24%、女性側に問題があるケースが41%、両性に問題があるケースが24%、原因不明な場合が11%あるとされています。
また、35歳を超える不妊症の原因の80%が「原因不明」。そのうち90%以上が卵子や精子の質の悪さにあるようです。
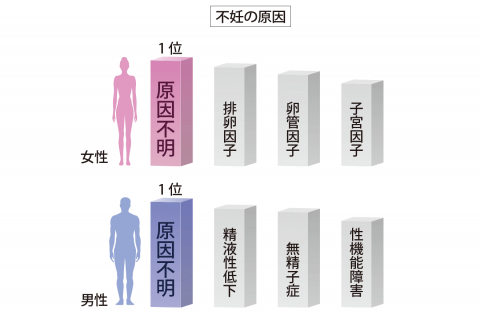
以下のような要因が不妊の原因になると示唆されています。
女性の疾患による不妊
妊娠を行うには排卵し、受精し受精卵の輸送を行い、着床をする必要があります。これらのうちどれかが障害されると女性因子による不妊症となります。内分泌・排卵因子、卵管因子、子宮因子に分けて考えると理解しやすいです。頻度として最も多いのは卵管因子によるものです。
卵管因子:性器クラミジア感染症や子宮内膜症に卵管の一部に閉塞が起こり、卵子、精子の輸送や相互作用が阻害され不妊にいたります。特にクラミジア感染症は不妊症にいたるまで無症候であることが多く、注意が必要です。
子宮因子:ほとんどが子宮の形態異常です。子宮奇形、子宮筋腫、子宮内膜症などが知られています。帝王切開後の不妊は帝王切開瘢痕症候群が原因となる場合も多いです。
Ⅲ.妊娠適齢期について
妊娠に最も影響は大きいのが、女性の年齢です。
女性は年齢とともに妊娠しにくくなります。
女性の年齢と妊娠には、密接な関係があり、女性が年齢を重ねれば重ねるほど、妊娠しにくくなります。
そして、それには、卵子のなりたちが関係しています。
男性は、毎日新しい精子をつくり続けていますが、女性は生まれたときには卵巣内にすべての卵子の元がすでに存在し、新たにつくられることはありません。そのため、加齢とともに、卵子は少なくなり、その質も低下してしまいます。
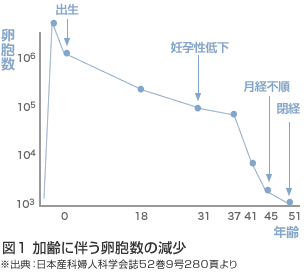
年齢とともに卵巣内の卵子は少なくなっていくのですが、その減り方は下のグラフの通りです。
女性が生まれる前には、既に、その卵巣には約200万個の卵子が備わっています。ところが、その後は減る一方で、月経のはじまる思春期頃までには、約180万個が自然消滅し、約20万個にまで減ってしまいます。
そして、月経がはじまってからは、一回の周期に約1000個、1日に換算すると30~40個も減り続けると言われています。さらに、30代半ば以降はそれに拍車がかかり、37歳で約2万5千個、そして、閉経をもってゼロになってしまうのです。
一方、残っている卵子は、本人と一緒に年をとっていきますから、カラダのさまざまな臓器と同じように「老化」します。そのため、数が減ってしまうだけでなく、質も低下してしまうのです。
このようなメカニズムによって、年齢が高くなるほど、排卵はしていても質のよい卵子が排卵される頻度が少なくなっていきます。これが、年齢とともに妊娠率が低くなる、最も大きな理由です。
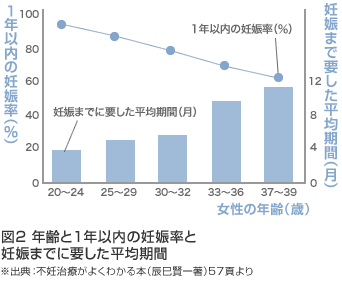
次に女性の年齢と1年以内の妊娠率や妊娠までに要した平均期間を見てみましょう。
妊娠率でみると、20代後半から少しずつ低くなり始め、30代後半になると低下に拍車がかかります。
また、妊娠するまでの平均期間では、20代前半では、妊娠を希望してから平均2〜3カ月くらいで妊娠するものの、35歳を超えると平均6カ月以上かかるようになります。
女性の結婚年齢が年々高くなっている現代、妊娠する力がすでに低下した年齢から子づくりをスタートすることになります。明らかな不妊の原因がなくても、加齢による卵巣機能の低下(卵子の老化)によって妊娠しにくい女性が増えているといえます。
このように、”妊娠適齢期”と”妊娠希望年齢”のギャップが、現代型不妊症の主な原因であると言えます。
不妊治療でも解決できない卵子の老化
卵子の老化を食い止めるには、どうしたらいいのでしょうか?下のグラフは体外受精の年齢別の妊娠率です。妊娠率や出産率は年齢とともに低くなっていることが一目でわかります。
つまりは、卵子の老化による妊娠率の低下に対しては、最先端の生殖医療をもってしても治療できないというわけです。
Ⅳ.産婦人科領域の治療について
以下はある産婦人科のクリニックのホームページを参考に書かせていただきます。
産婦人科治療の流れとしては、まず基本検査をし、異常が見つからなければ、排卵と射精のタイミングをより正確に合わせるタイミング療法をします。
だいたい半年をメドに、結果が出なければ次は排卵誘発(卵巣を刺激して卵胞を多く 成熟させる)をするという具合に、手段を変えていきます。それを「ステップアップ治療」と呼んでいます。
それでも結果が出なければ、人工授精(精子を子宮に入れる)→体外受精(卵子に精子をふりかける)
→顕微授精(卵子の中に精子を入れる)と、手段や方法をより高度なものに変えていきます。
そこで妊娠すれば、その段階で何らかの障害をクリアしたということです。
ステップアップ治療というのは、ある治療をして、それに対して結果が出るかどうかで判断するもので、どのくらいで次に進むかはドクターや患者さんによりいろいろですが、一般的に5~6周期でステップアップし、2年以内に結果を出すことが望ましいとされています。
「ステップアップ治療」のステージ
タイミング療法→人工授精(精子を子宮に入れる)→体外受精(卵子に精子をふりかける)
→顕微授精(卵子の中に精子を入れる)
◇◆ 鍼灸AOI -あおい- ◆◇
腰痛・肩こりの改善や不妊治療に名古屋市東区の新栄町からすぐ
<<電話>> 052-933-1588
<<住所>> 名古屋市東区葵1-25-1ニッシンビル906号
<<営業時間>>
月~土 午前10:30 ~ 12:00
午後14:30 ~ 18:30
※日・祝は休診日
゜+.――゜+.――゜+.――゜+.――゜+.――゜+.――゜+.――゜+.――゜+